マンモグラフィだけでは不十分?日本人に多い「高濃度乳房」って?

有名人のニュースのたびに取り上げられ、女性としてはとても気になる「乳がん」。30代後半から徐々に増えはじめ、40代後半と60代後半がもっとも多い、まさにILACY(アイラシイ)世代が気をつけるべきがん種のひとつといえます。
東京ミッドタウンクリニックや昭和大学医学部で乳腺外科医として活躍されている明石定子先生に、乳がん早期発見のために気をつけるべきことについてうかがいました。
「マンモグラフィを受けているから大丈夫」って思っていませんか?
乳がん検査と聞いてまず皆さんが思い浮かべるのは「マンモグラフィ」ではないでしょうか。マンモグラフィは乳がんの発見のために大事な役割を果たす機器。この検査機器が登場して以降、乳がん発見の精度は確実に進化し、マンモグラフィで行う検診は乳がんによる死亡を減らすことが証明されている唯一の方法です。
しかし、ある程度乳がんが進行して見つかった患者様が、よく「毎年マンモグラフィで検査を受けていたのに」とおっしゃるのを耳にします。実際、マンモグラフィは高精度な検査ではありますが、万能ではないのです。マンモグラフィではがんを見つけにくい乳房のタイプがあって、しかもそれは日本人に多いんですよ。
マンモグラフィでがんを見つけにくい「高濃度乳房」タイプ
下の画像はマンモグラフィで撮影した乳房の画像です。この画像の場合は、ある一部分が「がん」なのですが、それ以外に乳房全体に写っている白い部分は正常「乳腺」で、当然ながら健康な状態でも存在するものです。乳腺もがんも、同様に白く写るわけですね。
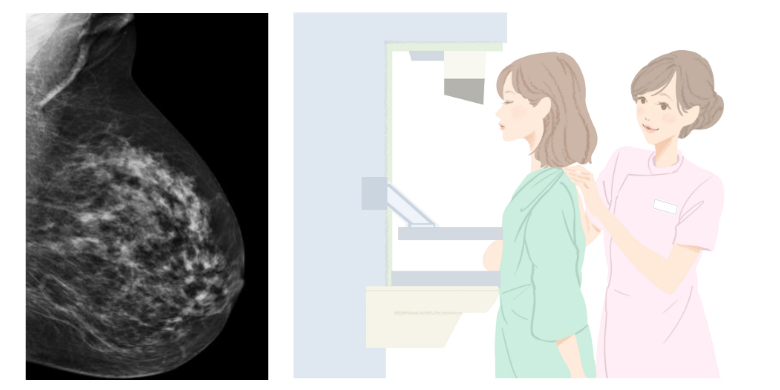
乳房内で乳腺が発達している状態を「高濃度乳房」と呼ぶのですが、そういう方の場合、マンモグラフィの画像では乳腺の白い線が重なって、がんが見分けにくくなるのです。50代以下の日本人女性の8割近くがこの高濃度乳房にあたるとも言われています。
乳房の状態にもよりますが40代であれば、「マンモグラフィ」と「超音波検査(エコー検査)」の両方を受けていただきたいです。それぞれ検査の特性が異なるので、石灰化したがんの発見にはマンモグラフィが欠かせませんし、超音波検査でマンモグラフィでは見つけられないがんを見つけられることもあるのです。
一方で、20代・30代の若い女性の場合、X線による被爆の影響を考えると、マンモグラフィを頻繁に受けることはお勧めしていません。自分には「マンモグラフィと超音波検査?」「超音波検査だけ?」と悩まれる場合は、検査の前に医療機関に相談するといいと思います。
<こちらもCHECK>
自宅でセルフチェック!おっぱいを触ってみましょう。
健康診断などで、ドクターによる触診を受けられたことがある方も多いと思います。自宅でもそのときの触診の仕方を再現するようなイメージで、チェックされるといいのではないでしょうか。
腕を真上に上げたり寝転んだりしながら、できるだけ乳房を薄くならしながら丁寧にしこりを探しましょう。乳がんは、乳房の奥や乳首の真下などにあることも多いので、触って気付けるようになるのは2cm以上の大きさになってから。早期発見のためには、医療機関での検査をきちんと受けてほしいですね。
なぜ検査を受けてほしい...と繰り返しお伝えするのか。それは早期発見できれば、9割以上の確率で治すことができるからです。さらに、自分の希望する手術法を選択できる可能性もあります。入院期間や治療期間も短くなり、費用や体の負担も軽く済みます。
乳がんは早期で発見し、治療すれば高い確率で治るようになり、決して怖い病気ではなくなってきました。「面倒だから...」「私に限って...」などと思って検査を受けないとしたら、本当にもったいないと思います。検査を受けて何もなければ、それに越したことはないのだから、ぜひ毎年検査を受けてほしいです。
「乳がんになってしまったら?」乳房全摘出という思い込みはNG。
では、もし自分が乳がんになってしまったら?「おっぱいをとるか、命をとるか」そんな風に聞かれてしまったら、皆さんはどのように判断するでしょうか。「命に決まっている」と断言できる方もいれば、悩んでしまう方もいると思います。
インターネットで多くの情報を入手できる昨今、治療相談に来られる患者様も、さまざまな情報を見て勉強して来院されます。しかし、ネットの情報には、不確かな情報や極端な情報、古い情報、根拠のない情報が多いもの。
ご自身の覚悟として、「命のためには、おっぱいを全摘出したほうがいいんですよね?」と、最初から意思表明をされる方もいらっしゃいます。だけど、それはその方の状況によって違います。「どんな場合でも、乳がんは全摘出が一番」と思われている方には、「そんなデータはどこにもないんですよ」とお伝えしています。
おっぱい温存の希望を伝えることは「わがまま」ではありません。
「乳房の丸みをできる限り残したい」「乳首は残したい」――そういった要望を主治医に伝えることは、決してわがままではありませんし、気兼ねする必要はまったくありません。私はむしろ、きちんと率直に伝えていただきたいと考えています。もちろん、根治を目指すために、優先順位のお話をしなければならない場面はあります。しかし、優先順位はその方によって異なり、それぞれの選択肢のメリットやデメリット(リスク)を正しく理解された上での選択なら、その思いに沿って精一杯応えたいと、私は考えます。
抗がん剤の副作用や、体調の変化についても同様です。「こんなことを言ったら迷惑では...」などと気兼ねせず、主治医には小さなことも伝えてください。
お話を伺ったのは...
明石定子医師(専門/乳腺外科)
日本外科学会 外科指導医・専門医、日本乳癌学会 乳腺専門医・指導医
1965年生まれ。1990年東京大学医学部医学科卒業。同大学医学部附属病院第三外科に入局。1992年より国立がん研究センター中央病院外科勤務。乳腺外科がん専門修練医、医員を務めたのち、2010年には乳腺科・腫瘍内科病棟医長に就任。2011年より昭和大学病院乳腺外科准教授着任。現在はハイメディック・ミッドタウンの検診をはじめ、東京ミッドタウンクリニックでも診療に携わる。
※掲載している情報は、記事公開時点のものです。 recommended
recommended
 カテゴリー
カテゴリー